婴儿原发性淋巴管扩张症一例临床病理分析
摘要
关键词
婴儿;原发性肠淋巴管扩张症;病理分析;
正文
1 资料与方法
1.1 临床资料 患儿3月龄,以间断性腹泻20余天,发热伴咳嗽1天入院。入院前20余天
无明显诱因出现腹泻,大便呈墨绿色稀水样便,8-12次/日,无呕吐及腹痛,期间就诊当地诊所予对症治疗有所好转,入院前1天患儿再次大便次数增多仍呈墨绿色稀水样便,伴发热,自予“对乙酰氨基酚栓”治疗,热不易退,无寒颤、惊厥及烦躁。查体:腹部彭隆明显,如蛙状,对称,腹壁及双下肢皮肤发花,全腹未见胃肠型及曲张血管,腹部软未触及明显包块,按压患儿哭闹无明显加剧,扣呈鼓音,移动性浊音阳性,肠鸣音减弱。实验室检查:见表1,提示低蛋白血症、低钠血症、低钾血症、低钙血症等。腹部CT:盆腹腔大量积液,入院后给予输注白蛋白纠正低蛋白血症,补液维持电解质平衡,多巴胺改善循环,持续胃肠减压等治疗。
表1实验室检查结果
项目 | 结果 | 正常范围 |
白细胞 | 3.53 | 4.3-14.2 (x109/L) |
淋巴细胞百分比 | 46.2 | 26-83 (%) |
淋巴细胞绝对值 | 1.63 | 2.4-9.5 ( x109/L) |
谷草转氨酶, | 84.0 | 15-40 (U/L) |
谷丙转氨酶 | 37.I | 9-50 (U/L) |
总蛋白 | 19.60 | 49-71 (g/L) |
白蛋白 | 9.20 | 35-50 (g/L) |
白球比 | 0.9 | 1.9-3.8 |
间接胆红素 | 0.50 | 3-12 (umol/L) |
氯 | 93.9 | 100-116 (mmol/L) |
钠 | 122.0 | 135-150 (mmol/L) |
钾 | 2.56 | 4.2-5.9 (mmol/L) |
钙 | 1.60 | 2.1-2.8 (mmol/L) |
镁 | 0.34 | 0.75-1.02 (mmol/L) |
磷 | 1.12 | 1.6-2.51 (mmol/L) |
补体C3 | 0.22 | 0.9-1.8 (g/L) |
补体C4 | 0.12 | 0.1-0.4 (g/L) |
轮状病毒(便) | 阴性 | 阴性 |
腺病毒抗原 | 阴性 | 阴性 |
1.2 方法 胃肠镜活检标本4%中性甲醛固定液固定,石蜡包埋,4μm切片,分别做苏木素-伊红染色及免疫组化标记。免疫组化采用EnVision 两步法,使用抗体D2-40购自福建迈新生物科技有限公司,严格按照产品说明书进行操作。
2 结果
病理大体:(胃窦部)灰红色软组织2块,直径0.1及0.2cm;(十二指肠球部)灰红色软组织1块,直径0.05 cm;(十二指肠降部)灰红色软组织2块,直径0.05及0.2cm。 镜检:胃粘膜显示间质水肿,肠粘膜完整,间质水肿,粘膜下层见扩张的淋巴管。免疫组化标记:D2-40阳性位于淋巴管上皮细胞胞质和包膜中,淋巴管显示扩张,见图1。
![]()
![]()
![]()
![]()
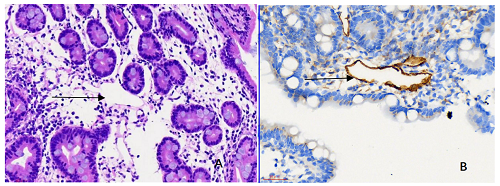
A苏木素-伊红染色显示肠粘膜固有层扩张的淋巴管;B免疫组化染色显示D2-40阳性位于淋巴管上皮细胞胞质和包膜中,呈棕黄色,显示淋巴管扩张。
图1淋巴管扩张症组织病理及免疫组化(放大倍数x40)
3 鉴别诊断:
本病鉴别诊断时,需要考虑以下几个方面:(1)淋巴管扩张症和其他淋巴管异常疾病,如淋巴管肿瘤、淋巴管炎、淋巴管淋巴瘤等。这些疾病也可引起淋巴管的扩张和扭曲,但发病的症状和检查结果与淋巴管扩张症不同;(2)淋巴管扩张症和其他血管疾病,如肝豆状核变性、海绵状血管瘤等。这些疾病也可引起淋巴管的扩张和扭曲,但缺乏典型症状和体征故与淋巴管扩张症不同;(3)淋巴管扩张症和其他神经系统疾病,如多发性硬化症、格林-- 巴利综合征等,这些疾病也可引起淋巴管的扩张和扭曲,但症状和体征不符可咨鉴别。
3 讨论
淋巴管扩张症是一种蛋白丢失性肠病,通常发生在儿童或青少年期,大多为先天性原因不明的的特发性淋巴管扩张,可能与淋巴管的发育缺陷有关,少数病例由各种后天性疾病,如某些胃肠道疾病、充血性心力衰竭等导致淋巴管阻塞或回流障碍引起,由于淋巴液大量进入肠腔及胸腔,可造成乳糜性胸、腹水形成及蛋白质大量丢失,血浆蛋白明显减少,水肿等。本例发病年龄为3月龄婴儿,以腹泻为主诉入院,体格检查发现大量腹水,实验室检查显示低蛋白血症、低钠血症、低钾血症、低钙血症等符合上述表现。
淋巴管扩张症内镜分为四种类型:结节型、颗粒型、水泡型和水肿型,在组织病理学中显示结节型和颗粒型淋巴管扩张主要涉及小肠粘膜的全层,水泡型和水肿型主要涉及粘膜固有层、粘膜下层和肌层[2]。本例内镜下表现为水肿型,病变累及粘膜下层。
近年来PLCT在PIL的诊断中具有重要价值,表现为弥漫性结节增厚和水肿,以及肠壁上存在“光环征” ,造影剂在病变小肠和肠系膜中的异常分布表明局部存在异常扩张的淋巴管和异常的淋巴循环。目前组织病理仍是诊断的重要指标,固有层和粘膜下层淋巴管显著扩张,间质水肿,使肠粘膜变粗短。固有层的淋巴细胞明显减少,扩张的淋巴管不仅可以延伸至肌层及肠系膜内的淋巴管,肠系膜淋巴结的淋巴窦也高度扩张,病变处淋巴管内可见多少不等的泡沫细胞,有时在固有层内可见巨细胞,在病变处无炎症反应是该病的特点之一。
PIL为罕见病例,若患者出现难治性腹泻、水肿、低蛋白血症等应怀疑蛋白丢失性肠病,结合临床表现、内镜及病理检查结果可确诊。此外PIL常表现为电解质紊乱包括低钾血症、低钠血症及低钙血症,少有报道低镁血症,因患者低镁可引起潜在的临床后果,严重的低镁血症常可至心率失常,神经肌肉亢进以及手足强直和痉挛,低镁血症可能是IL的一个被忽视的并发症,因此监测IL患者血清镁浓度至关重要[3]。在排除继发性肠淋巴管扩张症后,磁共振淋巴管造影是评估原发性肠淋巴管扩张症异常淋巴管病变的一种工具[9]。胃镜和带活检的结肠镜是首选的诊断方法。对于难以耐受胃肠镜患者胶囊内镜对肠淋巴管扩张症的诊断有帮助,也作为一种有价值、微创的检查来协助诊断。也有报道称诊断需要典型的肠淋巴管扩张症内镜图像,并增加24小时粪便α - 1 -抗胰蛋白酶清除。
饮食主要低脂高蛋白饮食,并补充中链甘油三脂(MCT),低长链甘油三酯( LCT )症状会有所改善[4]。视病情对常规中链甘油三酯饮食难以耐受但对皮下奥曲肽治疗反应良好。奥曲肽能有效改善原发性IL的病理效应。如果伴有广泛淋巴结肿大,西罗莫司是一种有效、安全的药物,可作为广泛淋巴结肿大患者首选的药物。1岁以下可先予含有高含量的长链脂肪酸的奶粉喂养(MCT含量多在60%以上),待病情稳定后逐渐添加辅食(食用油为橄榄油或棕榈油),本例患儿给予长链脂肪酸的奶粉喂养并对症支持治疗后症状明显好转,后续继续给予长链脂肪酸的奶粉喂养,随访半年患儿健康,无胃肠道症状及全身症状。
综上所述,对于淋巴管扩张症的诊断,需要根据患者的症状、内界及病理检查结果进行综合分析,以排除其他可能的疾病,并确定最终的诊断。
参考文献
[1]Meng MingMing et al. Endoscopic classification and pathological features of primary intestinal lymphangiectasia.[J]. World journal of gastroenterology, 2022, 28(22) : 2482-2493.
[2]Feng Hao et al. Hypomagnesemia in intestinal lymphangiectasia: a case report and review of the literature.[J]. BMC gastroenterology, 2022, 22(1) : 246-246.
[3]Kwon Yiyoung and Kim Mi Jin. The Update of Treatment for Primary Intestinal Lymphangiectasia.[J]. Pediatric gastroenterology, hepatology & nutrition, 2021, 24(5) : 413-422.
[4]González Núñez Rita et al. Primary intestinal lymphangiectasia: a rare disease as a cause of protein-losing enteropathy.[J]. Revista espanola de enfermedades digestivas : organo oficial de la Sociedad Espanola de Patologia Digestiva, 2022,
...